Симптомы туберкулеза лимфатических узлов, причины, лечение
ганглионарный туберкулез является туберкулезной инфекцией, которая помимо поражения легких поражает лимфатические узлы, главным образом шейные и надключичные лимфатические узлы. Это одно из древнейших заболеваний в мире, вызываемое двумя видами микобактерий, в основном Mycobacterium tuberculosis и, в исключительных случаях, Mycobacterium bovis..
Инфекция обычно происходит от капель слюны, выделяемых пациентами, инфицированных и вдыхаемых здоровыми пациентами. Другие формы заражения туберкулезной палочкой известны как через кожу или плаценту, однако они крайне редки и не имеют эпидемиологического значения..
Приблизительно 33% случаев туберкулеза поражают не только легкие, но и другие органы. Эти случаи известны как внелегочный туберкулез.
индекс
- 1 Причины
- 2 Симптомы
- 3 Диагностические тесты
- 4 Диагностика
- 5 Лечение
- 6 Ссылки
причины
Туберкулезная инфекция обычно передается воздушным путем через капли, выделяемые при кашле или чихании.
Пациенты с внелегочным туберкулезом, без туберкулеза легких, не способны заразиться каким-либо способом передачи.
Тем не менее, пациенты с внелегочным туберкулезом, которые также имеют туберкулез легких, если они могут быть заражены воздухом.
Вовлечение туберкулезной палочки в лимфатические узлы происходит главным образом у пациентов с ослабленным иммунитетом, включая ВИЧ-инфицированных пациентов, детей, пожилых людей, диабетиков, алкоголиков, почечной недостаточности, пациентов с трансплантатами и пациентов с новообразованиями или активной химиотерапией..
симптомы
Ганглионарный туберкулез клинически проявляется симптомами и признаками, характерными для туберкулеза легких (лихорадка, потливость, потеря веса, недомогание) и дополнительно лимфоаденитными проявлениями.
Однако в некоторых случаях внелегочные проявления могут быть выражены изолированно, что требует специфических и проверенных методов диагностики для демонстрации наличия бацилл..
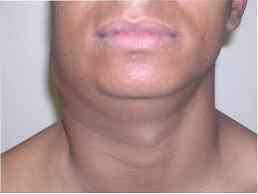
Начальным проявлением является аденомегалия медленной эволюции, в основном в шейных и надключичных ганглиях, которая известна как «escrófula».
Главная особенность этой аденомегалии заключается в том, что она не болезненна, и в начале каждый из них идеально отграничен, а затем начинает собираться в «массу», которая продолжает оставаться безболезненной и может иногда свистеть и сочиться.
Диагностические тесты
Методы диагностики туберкулеза основаны главным образом на микробиологическом исследовании респираторных выделений (мокроты) для проверки наличия бацилл..
Существует также туберкулиновый тест или PPD, который представляет собой очищенный белковый производный туберкулезных палочек, который вводится внутрикожно. При наличии местной реакции указывает на микобактериальную инфекцию.
PPD - это кожный тест для выявления скрытой туберкулезной инфекции у людей, которые не получали вакцину БЦЖ.
Чтобы выполнить этот тест, вводят дозу PPD 0,1 куб. См VSC, и через 48 - 72 часа считывается результат инъекции подкожного производного..
Если величина индурации больше 5 мм, она считается положительной у пациентов с высоким риском заражения ВИЧ +, трансплантированной и недостаточной почечной недостаточностью..
Если индурация составляет 10 мм, она считается положительной у пациентов со средним или умеренным риском, таких как те, кто использует внутривенные наркотики, диабетики или дети в возрасте до 4 лет..
У пациентов без какого-либо риска индукция более 15 мм считается положительной на наличие микобактерий.
диагностика
Внелегочный туберкулез подразделяется на две группы; внелегочный туберкулез с бактериологическим подтверждением и внелегочный туберкулез без бактериологического подтверждения.
Существует четыре критерия для определения диагноза внелегочного туберкулеза без бактериологического подтверждения, из которых должно быть не менее трех, чтобы установить его. Критерии:
- Клинико-эпидемиологическая диагностика устанавливается специалистом по месту нахождения.
- Отрицательная культура образца взята по внелегочной локации.
- Результаты визуализации (рентген, МРТ, Эхо или КТ), совместимые с поражениями туберкулеза.
- Анатомопатологическое исследование.
Чтобы установить диагноз туберкулеза лимфатических узлов, проводится пункция иглы тонкой иглой (FNAB) пораженного ганглия, что позволяет получить диагностическое подтверждение в 80% случаев..
Таким же образом можно удалить биопсию ранее удаленного лимфатического узла, где достигается бактериологическое подтверждение с идентификацией гранулематозных поражений с видимыми кислотоустойчивыми бациллами или без их присутствия..
лечение
Лечение туберкулеза преследует две основные цели:
-Чтобы гарантировать, что пациенты не являются потенциально инфекционными и тем самым прерывают передачу-
-Избегайте заболеваемости, смертности и лекарственной устойчивости у пациентов, уже инфицированных.
Схема лечения туберкулеза лимфатических узлов зависит от категории, в которой находится пациент, и состоит из двух фаз: начальной или бактерицидной и фазы продолжения или стерилизации..
Чтобы установить категорию, учитываются такие факторы, как возраст, сопутствующая патология, доступ к тщательно контролируемому амбулаторному лечению, поступление в отделение интенсивной терапии (ICU) и наличие ответа на первую схему лечения или нет..
Общая схема используется пациентами старше 15 лет и состоит из 4 препаратов: рифампицин, изониазид, пиразинамид и изониазид..
Эти препараты хорошо всасываются перорально, и их максимальная концентрация достигается через 2–4 часа после их приема с полным удалением желчи / кишечника через 24 часа.
Режим лечения для детей и взрослых состоит из начальной или бактерицидной фазы в два месяца, в которой четыре препарата принимаются ежедневно с понедельника по пятницу или 3 раза в неделю: понедельник, среда и пятница..
В случае пациентов, госпитализированных в отделение интенсивной терапии, лечение должно проводиться 7 дней в неделю..
Дозы начальной фазы распределяются следующим образом:
- Этамбутол 1200 мг.
- Изониацид 300 мг.
- Рифампицин 600 мг.
- Пиразинамид 2 гр.
Фаза продолжения заключается в приеме рифампицина и изониазида один раз в неделю в течение 4 месяцев в следующих дозах:
- Изониацид 600 мг.
- Рифампицин 600 мг.
Таким образом, соблюдается полный 6-месячный график лечения, который не только устраняет патологию, но и сводит к минимуму риск рецидива..
ссылки
- Харрисон Принципы внутренней медицины. 18-е издание. Редакция Mc GrawHill. Том 1. Глава 165. Заболевания, вызванные микобактериями. P. 1340 - 1359.
- Хосе Х. Пабон. Клиническая практика Консультация - медицинская. Медицинская редакция Медбук. Глава I. Внутренняя медицина. Раздел I: Инфекционные заболевания. Туберкулез. P. 25 - 37.
- Мигель Альберто Родригес Перес. Цервикальный ганглионарный туберкулез. Журнал оториноларингологии и хирургии головы и шеи. Том 72. № 1. Сантьяго де Чили. Апрель 2012. Получено с: scielo.conicyt.cl
- Shourya Hedge Туберкулезный лимфаденит: ранняя диагностика и вмешательство. Журнал международного здоровья полости рта. Национальная медицинская библиотека США. Национальные институты здоровья. Получено от: ncbi.nlm.nih.gov
- Шарма С.К., Мохан А. Внелегочный туберкулез. Indian J Med Res (2004) 120: 316-53. Получено от: ncbi.nlm.nih.gov


